A psoríase é uma condição autoimune de duração prolongada, caracterizada por manchas na pele. Com coloração avermelhada, essas manchas podem gerar prurido e, geralmente, têm aspecto escamoso. O nível de gravidade e a dimensão das manchas variam, podendo atingir até o revestimento total do corpo. Lesões na pele de paciente com psoríase podem desencadear o aparecimento das manchas. Esse fenômeno, como indica Ely e Seabury (2010), é conhecido como “resposta isomórfica” ou fenômeno de Koebner.
O mecanismo para surgimento das marcas é caracterizada por uma hiperatividade do sistema imunitário, em resposta aos queratinócitos. Estudo liderado por Menter (2008) mostrou que a psoríase pode ser uma doença genética manifestada em resposta a estímulos ambientais. Nesse sentido, há três vezes maior probabilidade de ambos gêmeos univitelinos serem afetados quando comparada com a probabilidade de mútua manifestação da doença em gêmeos bivitelinos.
A doença pode surgir em qualquer idade. No entanto, Menter (2008) também evidenciou que a psoríase não é contagiosa e que os sintomas da doença comumente agravam-se no inverno. Além disso, há um aumento na quantidade de manchas após a administração de medicamentos como betabloqueadores e AINES.
Não há cura conhecida para psoríase. Os tratamentos existentes têm a finalidade de controlar os sintomas. Tais tratamentos incluem corticosteroides, vitamina D3, luz ultravioleta e imunossupressores. De acordo com Parisi (2013), 75% dos casos podem ser controlados apenas com utilização de pomadas.
Classificação da psoríase
Na Classificação Internacional de Doenças (CID-0) a psoríase possui o código L40.
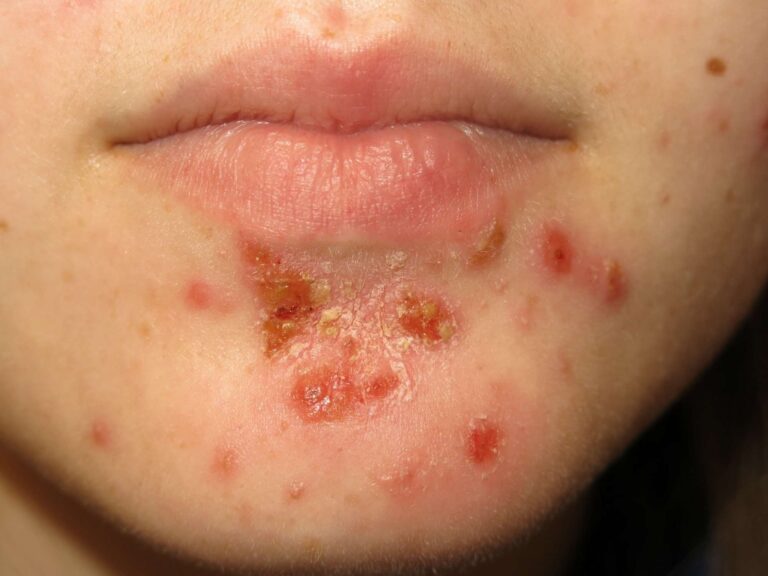
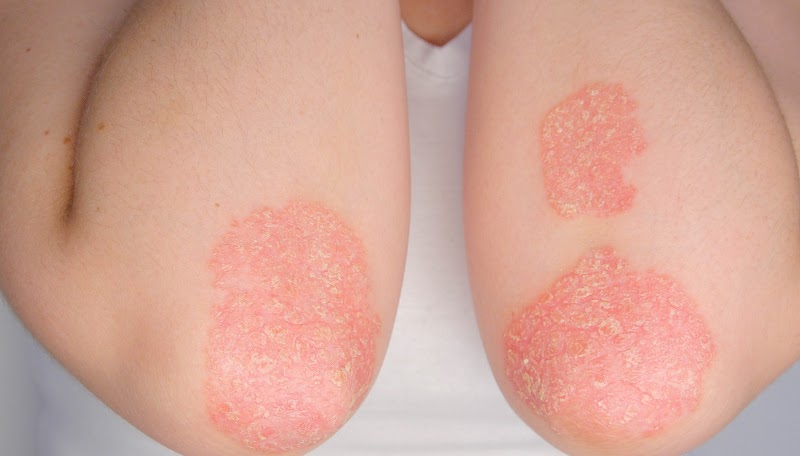
Há cinco tipos de psoríase: em placas, gutata, inversa, pustulosa, e eritrodérmica. A primeira corresponde a 90% dos casos. É caracterizada pela presença de manchas avermelhadas com aspecto escamoso e ressecado nas costas, nos antebraços, na região ventral de ambos os membros inferiores, na região mesogástrica e no couro cabeludo.
A psoríase gutada é caracterizada pelo formato em gota das manchas. No exame visual, notam-se inúmeros pontos arredondados. Nesse caso, é necessário fazer o diagnóstico diferencial para pitiríase rosada de formas ovais. Na psoríase gutada, as manchas podem aparecer no tronco, nos membros superiores e no couro cabeludo. Além disso, pode estar
relacionada à infecção amigdalítica por estreptococos.
A psoríase pustulosa caracteriza-se pela apresentação de pequenas lesões purulentas de conteúdo não infeccioso. Entre os achados clínicos incluem-se pustulose palmoplantar e manchas avermelhadas espalhadas pelo corpo.
Quando as manchas avermelhadas são encontradas nas pregas da pele, caracteriza-se a nomeada psoríase inversa. Também conhecida como psoríase flexural, aparece como manchas lisas, principalmente, nas dobras da pele próximas à região genital, nas axilas e nas pregas inframamárias. Além disso, agrava-se pelo atrito e pelo suor, deixando o paciente mais vulnerável a micoses.
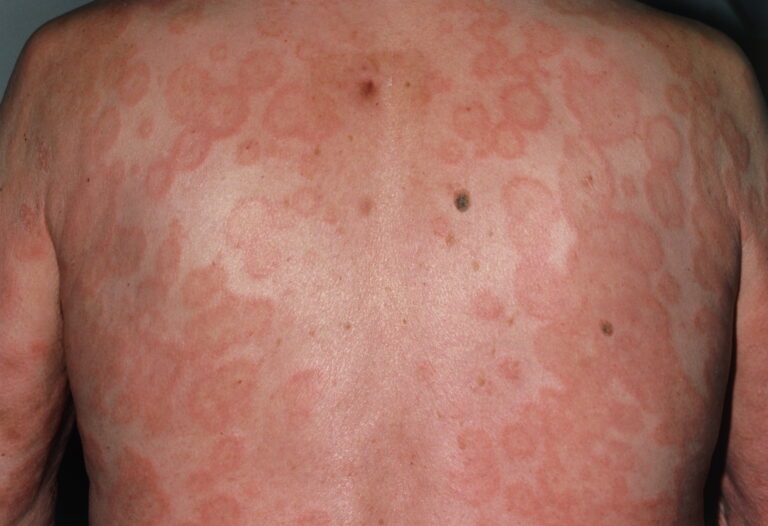
A psoríase eritrodérmica ocorre pela presença de eritema em diferentes regiões do corpo. Na maioria dos casos, atinge também as unhas das mãos e dos pés, provocando correção e mudança de coloração. Esse subtipo é caracterizado pela inflamação e esfoliação generalizadas da pele. Pode ser o resultado do agravamento dos outros subtipos ou uma consequência da suspensão precipitada do tratamento. Trata-se de um tipo mais grave da doença, que pode colocar em risco as funções vitais regulação térmica e barreira da pele.
Sinais e sintomas
De acordo com Carneiro (2012), mais de 70% dos pacientes com psoríase possuem queixa de prurido moderado ou intenso. Além disso, há comprometimento de articulações em 25% dos casos, com relato de dores articulatórias em 70% dos casos e desenvolvimento de artrites em 30%.
A etiopatogenia é caracterizada pela hiperprodução de queratinócitos que se acumulam em placas avermelhadas de escamação esbranquiçada. Essa atividade citológica ocorre em meio a um processo inflamatório intenso no local. A ação dos linfócitos T é significativa, como em uma reação alérgica. Em consequência disso, há liberação de citocinas, o que acelera a proliferação dos queratinócitos.
Diagnóstico
O diagnóstico de psoríase é feito, principalmente, com base nas características clínicas do caso e pela observação das manchas presentes na pele. Entre os diferenciais, é necessário atentar-se para a proximidade da artrite psoriática com a gota por exemplo. Em ambas há presença de sintomas como inflamação articulatória e dores locais intensas. Para fazer a diferenciação, muitas vezes, é importante realizar consulta ao reumatologista. Em alguns casos, pode ser indicada artroscopia.
Outros sintomas também podem ser integrantes de diferentes quadros patológicos. As dores lombares com rigidez matinal podem também estar presentes em doenças vertebrais.
Já as deformações nas unhas costumam ser tratadas como micoses. Feridas e escamações no couro cabeludo podem ser tratadas, equivocadamente, como dermatite seborreica. Por isso, é indispensável o exame físico cauteloso, com um bom histórico familiar e exclusão de hipóteses diagnósticas semelhantes.
Tratamento para psoríase
Estudo de Carneiro (2012) apontou que o uso de pomadas e hidratantes, com exposição moderada à luz do Sol podem favorecer o prognóstico positivo do caso. Em alguns casos, indica-se fototerapia. Se os sintomas estiverem agravados, é necessário iniciar tratamento sistêmico para evitar comprometimento maior do sistema imunológico.
Entre as opções químicas, Carneiro (2012) destacou os emolientes com queratolíticos, com o ácido salicílico. Além disso, também são utilizadas pomadas com antralina, tazaroteno e calcipotriol. Por outro lado, deve-se evitar administração de corticosteroides, que podem causar taquifilaxia, estrias e dermatites.
Quando indicada fototerapia, utiliza-se UVA ou UVB. Existem, ainda, lâmpadas específicas para o tratamento a depender da tonalidade da pele, da gravidade das lesões e da faixa etária do paciente.
Em relação ao tratamento sistêmico, Carneiro (2012) mostra que o metotrexato é utilizado em casos moderados e graves, pois possui efeitos imunossupressores e anti-inflamatórios. Outra alternativa é a ciclosporina.
Em casos de psoríase artropática a opção sempre será administrar medicamento sistêmico. Como todos os tipos de psoríase afetam a qualidade de vida do paciente, é comum que ele deseje um tratamento mais rápido. No entanto, é preciso ter cuidado na escolha do fármaco e nas consequências indiretas de um tratamento que vise à imunossupressão.
Apesar do esforço para um tratamento com efeitos duradouros, a psoríase pode ser recorrente ao longo da vida do paciente. A duração dos ciclos varia de acordo com diferentes fatores. As manchas podem ter remissão por semanas, meses ou anos. No entanto, há pacientes que apresentam sempre algumas placas.
Referências
Carneiro SCS. Psoríase: mecanismos de doença e implicações terapêuticas [online]. São Paulo: Faculdade de Medicina, Universidade de São Paulo, 2007. Tese de Livre Docência em Dermatologia.
Ely JW, Seabury SM. (2010). The generalized rash: part II. Diagnostic approach. Am Fam Physician, 81 (6): 735–9.
Menter A, Gottlieb A, Feldman SR, Van Voorhees AS, Leonardi CL, Gordon KB, Lebwohl M, Koo JY, Elmets CA, Korman NJ, Beutner KR, Bhushan R. (2008). Guidelines of care for the management of psoriasis and psoriatic arthritis: Section 1. Overview of psoriasis and guidelines of care for the treatment of psoriasis with biologics. J Am Acad Dermatol, 58 (5): 826–50. doi:10.1016/j.jaad.2008.02.039
Parisi R, Symmons DP, Griffiths CE, Ashcroft DM. (2013). Global epidemiology of psoriasis: a systematic review of incidence and prevalence. J Invest Dermatol, 133 (2): 377–85. doi:10.1038/jid.2012.339
Sobre o autor:
CRM-SP: 156490 / RQE: 65521. Médica pela Universidade Federal de São Paulo (UNIFESP/EPM). Residência Médica em Dermatologia pela UNIFESP. Pós-Graduação em Dermatologia Oncológica pelo Instituto Sírio Libanês (SP). Fellow em Tricologias, Discromias e Acne pelo Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo (HC-FMUSP). Pós-Graduação em Pesquisa Clínica pela Harvard Medical School – EUA (Principles and Practice of Clinical Research).
- Dra. Juliana Toma
- Dra. Juliana Toma
- Dra. Juliana Toma
- Dra. Juliana Toma
- Dra. Juliana Toma
- Dra. Juliana Toma
- Dra. Juliana Toma
- Dra. Juliana Toma
- Dra. Juliana Toma
- Dra. Juliana Toma
- Dra. Juliana Toma
- Dra. Juliana Toma
- Dra. Juliana Toma
- Dra. Juliana Toma
- Dra. Juliana Toma
- Dra. Juliana Toma
- Dra. Juliana Toma